3.2. – Trajectoires des patients, réseaux et filières de soins.
Dans un premier temps, nous allons définir ces concepts pour ensuite voir leurs implications dans le relation d’agence qu’il existe entre le gouvernement (tutelle), l’Agence Régionale de l’Hospitalisation (superviseur) et l’hôpital (agent).
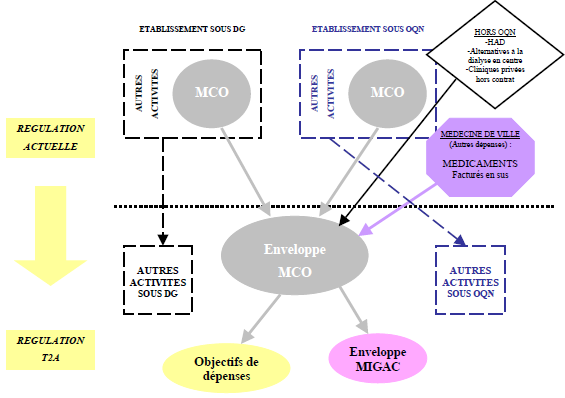
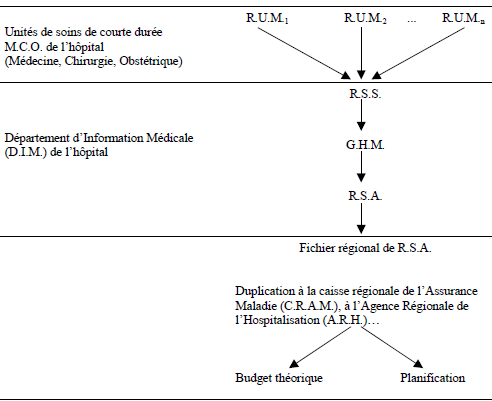
Les développements de cette partie seront basés essentiellement sur le travail de Lionel PERRIER concernant le P.M.S.I. et les ordonnances de 1996. Ces réformes constituent l’ossature de la réforme T2A.
En effet, le système P.M.S.I. constitue l’outil de tarification du nouveau mode de financement et les ordonnances de 1996 ont créé les structures institutionnelles de la régulation de la relation d’agence existant dans le service public hospitalier. Ses hypothèses restent donc toujours valables.
3.2.1. – Définitions des concepts de trajectoire du patient, de réseaux et de filières de soins
3.2.1.1. – La trajectoire du patient
Selon Lionel PERRIER, le terme de « trajectoire » est de plus en plus utilisé en économie de la santé, mais sa définition reste peu fréquente. Il en a cependant relevé quatre dans le littérature scientifique :
− « une trajectoire de maladie peut être vue comme une imbrication et une succession de tâches dont l’ensemble constitue l’arc de travail » c’est-à-dire « l’ensemble du travail qui aura besoin d’être fait pour maîtriser le cours de la maladie »62,
− « on appelle trajectoire une succession dans le temps de volumes de types « prises en